
Innocuité et efficacité de l'association d'un excimère monochromatique léger à 308 nm et d'une pommade topique au tacrolimus à 0,1 % dans le vitiligo segmentaire : une étude ouverte
par SWAPNIL SHAH, M.D. ; JAGADISH SAKHIYA, M.D. ; PRANOTI DESHPANDE, M.D. ; DHRUV SAKHIYA, MBBS ; et ARUN C. INAMADAR, M.D.
Les docteurs Shah, Sakhiya, Deshpande, Sakhiya et Inamadar travaillent au Ashwini Rural Medical College Hospital and Research Center Solapur dans le Maharashtra, en Inde.
J Clin Aesthet Dermatol. 2020;13(2):xx–xx
Résumé
CONTEXTE : Le vitiligo est une affection acquise caractérisée par des macules ou des plaques dépigmentées sur la peau dues à la perte de mélanocytes fonctionnels. Le vitiligo segmentaire (SV) est un sous-type de vitiligo réfractaire au traitement.
OBJECTIF : Nous avons étudié la sécurité et l'efficacité d'une lumière excimère monochromatique (MEL) à 308 nm en association avec une pommade au tacrolimus à 0,1 % pour le traitement de la SV.
MÉTHODES : Cinquante patients atteints de SV ont été recrutés. La MEL a été administrée à des dates alternatives en association avec du tacrolimus topique. Des photographies cliniques étaient prises une fois par mois. Deux dermatologues indépendants ont analysé et noté les résultats.
RÉSULTATS : Cinq patients n'ont pas pu être suivis. En ce qui concerne le succès global du traitement, 77,8 % des patients ont présenté une repigmentation d'au moins 75 %. Plus précisément, 35,6 % des patients présentaient une repigmentation complète (100 %) (grade 5), tandis que 42,2 % des patients présentaient une repigmentation supérieure à 75 % (grade 4).
CONCLUSION : Le traitement combiné avec du tacrolimus topique à 0,1 % et une lampe excimère à 308 nm semble efficace et présente un bon profil de sécurité. La durée de la maladie était un facteur statistiquement significatif inversement corrélé au taux de réussite du traitement. La localisation du vitiligo joue également un rôle significatif dans les résultats, les lésions faciales répondant le mieux au traitement.
MOTS CLÉS : Lumière excimère monochromatique, pigmentation de la peau, tacrolimus, vitiligo
Le vitiligo est un trouble de la pigmentation acquis caractérisé par des macules ou des plaques dépigmentées sur la peau dues à la perte de mélanocytes fonctionnels. Elle touche environ 0,5 % de la population mondiale.1 Le vitiligo est classé comme focal, généralisé ou segmentaire. Bien que divers traitements, tels que les stéroïdes topiques, les inhibiteurs topiques de la calcineurine, le psoralène ultraviolet A et l'ultraviolet à bande étroite B soient efficaces pour repigmenter le vitiligo focal et généralisé, leur efficacité dans le vitiligo segmentaire (SV) est plus limitée.2 La SV est généralement réfractaire au traitement et l'intervention chirurgicale est la modalité d'intervention préférée.3 Cependant, bien que la chirurgie aboutisse souvent à une repigmentation satisfaisante dans la plupart des cas, elle est difficile à réaliser chez les enfants et est souvent associée à des complications, notamment une disparité des couleurs, des pavages et des cicatrices sur le site donneur.4
Le laser excimère a déjà été utilisé dans le traitement du vitiligo, y compris du SV, et peut cibler les lésions individuellement, facilitant ainsi l'administration de fluences plus élevées et offrant une meilleure protection à la peau normale environnante. L'application du laser excimer seule n'est pas bénéfique dans le traitement de la SV.5 Cependant, des rapports récents ont démontré son efficacité dans le traitement de la SV en association avec un stéroïde topique ou un inhibiteur topique de la calcineurine.6 à 8
Les inhibiteurs topiques de la calcineurine, qui agissent par immunomodulation, sont utiles dans le vitiligo et favorisent la repigmentation sans provoquer d'immunosuppression systémique.9
Une lampe excimère monochromatique (MEL) à 308 nm possède un mécanisme d'action similaire à celui du laser excimère à 308 nm.10 Dans cette étude, nous avons examiné l'application de la MEL en association avec une pommade topique au tacrolimus à 0,1 % pour le traitement de la SV.
Matériaux et méthodes
Cette étude a été menée dans une clinique de dermatologie du centre de l'Inde. Une autorisation éthique a été obtenue et un consentement éclairé et un consentement avec photo ont été obtenus des patients participants. Au total, 50 patients consécutifs ayant reçu un diagnostic clinique de SV ont été inclus dans cette étude ; cependant, cinq patients n'ont pas pu bénéficier d'un suivi après un mois et ont été exclus de l'étude. Les patients exclus de cette étude étaient ceux présentant un vitiligo généralisé, ceux ayant déjà reçu une forme quelconque de photothérapie au cours des trois mois précédents, ceux ayant déjà utilisé des agents immunosuppresseurs ou photosensibilisants et ceux ayant subi une intervention chirurgicale pour le vitiligo.
Traitement.
Après avoir donné leur consentement éclairé, tous les patients ont été traités avec du chlorure de xénon 308 nm MEL (Exciplex ; Clarteis, Antipolis, France). La taille du spot disponible avec ce système était de 5 × 5 cm. Un pochoir en silicone approprié de la taille de SV a été utilisé pour protéger la peau environnante des brûlures et éviter l'hyperpigmentation périlésionnelle. Le traitement a débuté avec une fluence de 100 mJ/cm2 et a été augmenté de 50 mJ/cm2 par séance jusqu'à l'apparition d'un léger érythème au bout de 24 heures. Si un érythème intense était présent pendant plus de 48 heures, la séance suivante était sautée jusqu'à ce que l'érythème disparaisse et que la dose soit réduite de 100 mJ/cm2. La dose réduite a été maintenue pendant les deux séances suivantes, puis elle a été augmentée de 50 mJ/cm2. Le traitement a été administré 2 à 3 fois par semaine pendant des jours non consécutifs. De plus, les patients ont été invités à utiliser une pommade au tacrolimus à 0,1 % deux fois par jour sur les zones touchées. Si le patient ne présentait aucune pigmentation après avoir subi 15 à 20 séances d'irradiation à la MEL, le cas était considéré comme un échec thérapeutique. De plus, le traitement était interrompu si, après la réponse initiale, aucun progrès de la repigmentation n'était observé après 10 à 15 séances consécutives.
À des fins d'analyse, des photographies cliniques de tous les patients ont été prises une fois par mois, et deux dermatologues indépendants ont évalué les résultats en examinant ces photographies. La repigmentation a été classée comme suit : grade 0 (pas de repigmentation), grade 1 (repigmentation de 1 % à 25 %), grade 2 (repigmentation de 25 % à 50 %), grade 3 (repigmentation de 50 % à 75 %), grade 4 (repigmentation de 75 % à 99 %) et grade 5 (repigmentation de 100 %).
Tous les effets indésirables observés pendant la période de traitement ont également été enregistrés.
Analyse statistique.
Une régression logistique univariée et multivariée a été réalisée à l'aide du logiciel Statistical Package for the Social Sciences version 21 (IBM Corp., Armonk, New York) dans une série visant à déterminer les facteurs pronostiques indépendants associés au succès du traitement. L'édition Microsoft Excel 2007 (Microsoft Corp., Redmond, Washington) a été utilisée pour calculer les rapports de cotes (OR) et les intervalles de confiance (IC) à 95 %.
Résultats
Les détails démographiques des 45 patients atteints de SV analysés dans la présente étude sont présentés dans le tableau 1. Dans notre étude, les patientes étaient plus nombreuses que les hommes, avec un ratio de 2, 4:1. L'âge moyen d'apparition de la SV était de 18 ans, le sujet le plus jeune étant âgé de trois ans et le plus âgé de 60 ans. La durée moyenne de la maladie au moment de cette étude était de 16 mois. La plupart des patients (n = 21/45 ; 46,6 %) présentaient des lésions de vitiligo sur le visage, suivis de sept patients présentant des lésions à la taille (15,6 %) et de six présentant des lésions au cou (13,3 %).

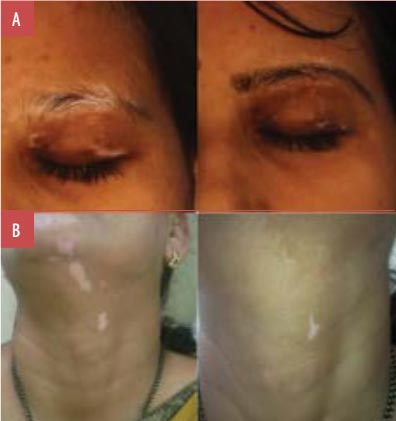
Compte tenu du succès global du traitement, le pourcentage de patients présentant une repigmentation d'au moins 75 % dans la population totale était de 77,8 % (n = 35). Par ailleurs, 35,6 % (n = 16) des patients présentaient une repigmentation à 100 % (grade 5) (figures 1 à 5), tandis que 42,2 % (n = 19) des patients présentaient plus de 75 % de repigmentation (grade 4) (figures 6 à 9). Par ailleurs, 6,7 % (n = 3), 6,7 % (n = 3) et 2,2 % (n = 1) ont obtenu des réponses en 3e, 2e et 1re année, respectivement (figures 10 à 12). Le taux global de réponse à la thérapie combinée d'une lumière excimère monochromatique à 308 nm avec du tacrolimus topique dans le SV est indiqué dans le Tableau 2, tandis qu'une représentation graphique est présentée dans la Figure 13.













Dans l'analyse univariée, durée de la maladie inférieure ou égale à six mois (OR : 4,80, IC à 95 % : 1,36 à 16,78) ; p=0,01), dose finale de 300 à 900 mJ (OR : 4,90, IC à 95 % : 1,49 à 16,28 ; p= 0,01), réalisation de 20 séances de traitement ou moins (OR : 8,50, IC à 95 % : 1,42 à 49,40 ; p=0,02), énergie moyenne inférieure à 400 mJ (OR : 16,78, IC à 95 % : 2,05—137, p=0,01) et le visage et la taille étaient les sites les plus fréquents de vitiligo (OR : 188,67, IC à 95 % : 3,13 à 11 271,13 ; p= 0,01 pour le visage et OR : 105,64, IC à 95 % : 1,55 à 7 269,01 ; p=0,03 pour le tour de taille) étaient des covariables statistiquement significatives associées négativement au succès du traitement combiné (Tableau 3).
Au cours de l'analyse multivariée, dose finale de 300 à 900 mJ (OR : 15,96, IC à 95 % : 1,72 à 148,41 ; p= 0,02) et la taille ou l'aine comme siège du vitiligo (OR : 237,46, IC à 95 % : 1,73 à 32 869,62 ;p= 0,03 pour la taille et OR : 0,11, IC à 95 % : 0,00-22,87 ; p=0,02 pour l'aine) ont été identifiés comme des facteurs indépendants associés à l'efficacité de la polythérapie (Tableau 3).
L'analyse basée sur l'âge a montré que le taux de réussite du vitiligo infantile (c'est-à-dire survenant à un âge inférieur à 12 ans) était de 80,95 % (n = 17/21), tandis que celui des patients adultes (c'est-à-dire survenant à un âge supérieur à 12 ans) était de 75 % (n = 18/24).
Sur 45 patients, neuf (20 %) ont présenté un effet indésirable lié à la polythérapie, tandis que 36 patients (80 %) n'ont présenté aucun problème. Sur les neuf patients présentant des complications, un érythème a été observé chez trois patients (33,3 %), des croûtes sont apparues chez deux patients (22,2 %), un érythème et des cloques ont été observés chez un patient (11,1 %), une hyperpigmentation périlésionnelle a été observée chez un patient (11,1 %) et une hyperpigmentation post-inflammatoire a été observée chez un patient (11,1 %).
Discussion
Un laser excimère utilise la combinaison d'un gaz noble (par exemple, l'argon, le krypton ou le xénon) et d'un gaz réactif (par exemple, le fluor ou le chlore). Un excimère (c'est-à-dire un dimère excité) est une molécule à courte durée de vie formée à partir de deux espèces, dont au moins l'une est dans un état excité électroniquement. Les complexes diatomiques impliquant un gaz noble et un halogénure, tel que le chlorure de xénon, sont courants dans la construction des lasers à excimère.10 Dans des conditions appropriées de stimulation électrique et de haute pression, une pseudo-molécule appelée excimère est créée, qui ne peut exister qu'à l'état excité et qui libère de l'énergie sous forme de lumière ultraviolette lors du retour à l'état fondamental.11 Par définition, les atomes d'une molécule d'excimère sont au moins deux atomes du même élément chimique. Dans le cas d'atomes de différents éléments (par exemple, le chlorure de xénon), le phénomène est appelé « exciplex ».12
Le laser excimère au chlorure de xénon ou MEL émet un rayonnement monochromatique d'une longueur d'onde de 308 nm. Le MEL diffère du laser car la lumière émise est non cohérente et non collimatée. Cependant, il présente toujours la caractéristique médicalement pertinente de monochromaticité requise pour le traitement du vitiligo. Le MEL s'avère plus érythémogène qu'un laser excimère.10
Le laser Excimer et le MEL ont des mécanismes d'action similaires. La longueur d'onde de 308 nm a un impact sur l'ADN nucléaire, qui agit comme un chromophore, facilitant la rupture de l'ADN et entraînant une diminution de la prolifération des lymphocytes T.13 Ce gène régule également à la hausse le gène suppresseur de tumeurs p53, provoquant ainsi l'arrêt du cycle cellulaire et l'apoptose.14 Outre ces actions immunologiques, il est également supposé provoquer la migration et la prolifération des mélanocytes en raison d'une augmentation des kératinocytes peptidiques de l'endothéline-1.15
Le MEL présente certains avantages par rapport au laser excimère, tels que le coût. Les lasers à excimer ont un coût récurrent lié à la modification des gaz toxiques potentiels. Dans la MEL, le milieu actif, le chlorure de xénon, est scellé hermétiquement dans un tube de verre et n'a pas besoin d'être changé. Le laser a une taille de point plus petite par rapport à la lumière. Cela soulève également divers problèmes de sécurité en raison des décharges à haute tension et de l'élimination de gaz potentiellement toxiques. En outre, la MEL présente plusieurs avantages par rapport à la thérapie ultraviolette B à bande étroite standard, qui agit lentement, nécessite un espace de bureau important et est difficile à utiliser dans les cas pédiatriques. Comme l'exposition à la peau normale est évitée grâce au traitement par la MEL, des doses supraérythémogènes peuvent être utilisées. La modalité occupe moins d'espace et le traitement est relativement plus rapide.
La MEL est supérieure à la photothérapie ultraviolette B à bande étroite pour ce qui est de l'induction de l'apoptose des lymphocytes T.16 Le Duff et coll.10 et Qiong Shi et coll.17 ont montré une efficacité similaire du laser excimère et de la MEL dans le traitement du vitiligo. Casacci et coll.18 a indiqué que la lampe à excimère était plus efficace que l'ultraviolet B à bande étroite.
Le tacrolimus topique est un excellent immunomodulateur. Il régule à la baisse diverses cytokines pro-inflammatoires, telles que l'interleukine (IL) -2, l'IL-3, l'IL-4, l'IL-5, l'interféron-c, le facteur de nécrose tumorale alpha et les facteurs stimulant les granulocytes. Il favorise la prolifération et la migration des mélanocytes.9,19
La pommade au tacrolimus, lorsqu'elle est utilisée en monothérapie, produit une réponse variable mais insatisfaisante chez les patients atteints de SV.20 Cependant, diverses études ont démontré l'efficacité d'un traitement combiné avec du tacrolimus et un laser excimère ou une lampe dans le vitiligo.8,21
Le SV est un type de vitiligo caractérisé par des macules ou des plaques dépigmentées disposées selon une distribution structurée. Il représente 5 à 27,9 % des cas de vitiligo étudiés.22,23 Il représente 30 pour cent des cas de vitiligo infantile.24 Une étude indienne a fait état d'une prévalence de 6,7 % chez les patients atteints de vitiligo en Inde.25 Elle apparaît tôt dans l'enfance. Les lésions se développent rapidement sur une courte période dans une zone localisée, puis restent stables. Le schéma de distribution des lésions peut être dermatomique, blaschkoïde, phylloïde ou en damier.26,27 Plusieurs hypothèses ont été proposées pour l'étiopathogenèse de la SV, notamment le mécanisme neuronal, le mosaïcisme somatique, le skin-homing microvasculaire et une théorie combinée en trois étapes.28 L'incidence d'auto-immunité et d'antécédents familiaux est plus faible chez les personnes atteintes de SV.29,30 Il répond mal aux traitements médicaux. Cependant, lorsqu'elles sont traitées tôt après leur apparition, les lésions semblent être plus sensibles au traitement.31 Dans une étude, il a été rapporté qu'un corticostéroïde topique puissant provoquait une repigmentation de plus de 50 % chez 34,2 % des patients.32 Le traitement chirurgical seul ou en association avec un traitement médical adjuvant produit souvent une réponse satisfaisante en cas de SV.33,34
Dans la présente étude portant sur 45 patients atteints de SV, les femmes étaient plus nombreuses que les hommes. Cela pourrait être dû à un plus grand désir de traitement chez les patientes en raison de la stigmatisation sociale.
La réponse à la photothérapie, soit par PUVA,35 ultraviolet B à bande étroite de 311 nm,36 ou le laser excimère est plus faible chez les patients atteints de SV que chez ceux non atteints de SV.5 Cependant, une étude rétrospective de Bae Jung et al.6 ont signalé une repigmentation de plus de 75 % chez 50 % de leurs patients.6 Ils ont utilisé une combinaison de traitements comprenant un laser excimère, du tacrolimus topique et une courte cure de stéroïdes oraux. Dans la présente étude, 16 patients (35,6 %) ont présenté une repigmentation complète et 19 patients (42,2 %) ont présenté une repigmentation de 75 à 99 %. La réponse globale au traitement a été de 77,8 %, un seul patient ne présentant aucune repigmentation. Le présent protocole d'étude n'a pas utilisé de stéroïdes systémiques.

La durée de la maladie était un facteur statistiquement significatif dans l'évolution de la SV. La durée de la maladie était négativement corrélée au succès du traitement.28 Bae Jung et coll.6 ont indiqué qu'une durée de la maladie de plus de 12 mois était un facteur pronostique indépendant de l'évolution de la maladie. Dans notre étude, une durée de maladie de plus de six mois a eu une incidence négative sur le taux de réussite. Le site d'atteinte joue également un rôle important dans les résultats du traitement.37 Les patients présentant des lésions faciales répondent plus rapidement au traitement que ceux présentant des lésions acrales. La présente étude a révélé que les lésions faciales et les lésions de la taille répondaient significativement mieux au traitement. La réactivité variable observée selon les sites lésionnels peut être influencée par la durée de la maladie, car les patients présentant des lésions faciales avaient tendance à se présenter plus tôt au traitement que les patients présentant des lésions ailleurs. Les enfants ont mieux répondu au traitement que les adultes, mais la différence n'était pas statistiquement significative. La dose finale de MEL et le nombre de séances de traitement étaient inversement proportionnels au taux de réponse dans la présente étude. La procédure a été bien tolérée sans effets secondaires importants. Des effets secondaires légers, tels qu'un érythème et une hyperpigmentation périlésionnelle, ont été observés et résolus sans aucune intervention. Aucun des patients n'a abandonné l'étude en raison de ses effets secondaires. Les limites de notre étude étaient la petite taille de l'échantillon et l'absence de groupe témoin.
Conclusion
La SV répond mal au traitement, ce qui fait des modalités chirurgicales la base du traitement. En raison de certaines complications liées à la chirurgie et de la difficulté à effectuer des interventions chez les enfants, une MEL à 308 nm a été examinée dans le cadre de cette étude. Il est moins coûteux, plus rapide, compact à utiliser et plus sûr, car il cible uniquement les lésions d'intérêt. Les traitements combinés étant les plus efficaces contre le vitiligo, une lampe excimère à 308 nm et un immunomodulateur topique à 0,1 % de tacrolimus ont été combinés. Cette association s'est révélée efficace et sûre si elle est débutée à un stade précoce de l'évolution de la maladie.
Références
- Taïeb A, Picardo M. Clinical practice. Vitiligo. N Engl JMed. 2009; 360(2):160–169.
- Alikhan A, Felsten LM, Daly M, et al. Vitiligo: a comprehensive overview Part I. Introduction, epidemiology, quality of life, diagnosis, differential diagnosis, associations, histopathology, etiology, and work-up. J Am Acad Dermatol. 2011;65(3):473–491.
- Lee DY, Kin CR, Park JH, et al. The incidence of leukotrichia in segmental vitiligo: implication of poor response to medical treatment. Int J Dermatol.2011;50(8):925–927.
- Lee DY, Park JH, Lee JH, et al. Surgical treatment is indicated in long-duration segmental vitiligo. Dermatol Surg. 2010;36(4):568–569.
- Do JE, Shin JY, Kim DY, et al. The effect of 308nm excimer laser on segmental vitiligo: a retrospective study of 80 patients with segmental vitiligo. Photodermatol Photoimmunol Photomed.2011;27(3):147–151.
- Bae JM, Yoo HJ,Kim H, et al. Combination therapy with 308-nm excimer laser, topical tacrolimus, and short-term systemic corticosteroids for segmental vitiligo: a retrospective study of 159 patients. J Am Acad Dermatol. 2015;73(1):76–82.
- Passeron T, Ortonne JP. Use of the 308-nm excimer laser for psoriasis and vitiligo. Clin Dermatol. 2006;24(1):33–42.
- Li L, Liang Y,Hong J, et al. The effectiveness of topical therapy combined with 308-nm excimer laser on vitiligo compared to excimer laser monotherapy in pediatric patients. Pediatr Dermatol. 2019;36(1):e53–e55.
- Lan CC, Chen GS, Chiou MH,et al. FK506 promotes melanocyte and melanoblast growth and creates a favourable milieu for cell migration via keratinocytes: possible mechanisms of how tacrolimus ointment induces repigmentation in patients with vitiligo. BrJ Dermatol. 2005;153(3):498–505.
- Le Duff F, Fontas E, Giacchero D, et al. 308-nm excimer lamp vs. 308-nm excimer laser for treating vitiligo: a randomized study. Br J Dermatol. 2010;163(1):188–192.
- Park KK, Liao W,Murase JE. A review of monochromatic excimer light in vitiligo. Br JDermatol. 2012;167(3):468–478.
- Spencer JM, HadiSM. The excimer lasers. J Drugs Dermatol. 2004;3(5):522–525.
- Beggs S, Short J,Rengifo-Pardo M, Ehrlich A. Applications of the excimer laser: a review. DermatolSurg. 2015;41(11):1201–1211.
- Bulat V, SitumM, Deiol I, et al. The mechanisms of action of phototherapy in the treatment of the most common dermatoses. Coll Antropol. 2011;35(Suppl 2):147–151.
- Pacifico A,Leone G. Photo(chemo)therapy for vitiligo. Photodermatol PhotoimmunolPhotomed. 2011;27(5):261–277.
- Ozawa M, Ferenczi K,Kikuchi T et al. 312-nanometer ultraviolet B light (narrow-band UVB) induces apoptosis of T cells within psoriatic lesions. J Exp Med. 1999;189(4):711–718.
- Shi Q, Li K, Fu J, etal. Comparison of the 308-nm excimer laser with the 308-nm excimer lamp in the treatment of vitiligo—a randomized bilateral comparison study. Photodermatol Photoimmunol Photomed. 2013;29(1):27–33.
- Casacci M, Thomas P,Pacifico A, et al. Comparison between 308 nm monochromatic excimer light and narrowband UVB phototherapy (311–313 nm) in the treatment of vitiligo—a multicentre controlled study. J Eur Acad Dermatol Venereol. 2007;21(7):956–963.
- Jung H, Oh ES. FK506positively regulates the migratory potential of melanocyte-derived cells by enhancing syndecan-2 expression. Pigment Cell Melanoma Res. 2016;29(4):434–443.
- Kathuria S, KhaitanBK, Ramam M, Sharma VK. Segmental vitiligo: a randomized controlled trial to evaluate efficacy and safety of 0.1% tacrolimus ointment vs 0.05% fluticasone propionate cream. Indian J Dermatol Venereol Leprol. 2012;78(1):68–73.
- Wu Y, Sun Y, Qiu L,et al. A multi-centre, randomized, split-face and/or neck comparison of 308-nm excimer laser and 0.1% tacrolimus ointment for stable vitiligo, plusi ntramuscular slow-releasing betamethasone for active vitiligo. Br JDermatol. 2019;181(1):210–211.
- el-Mofty AM, el-MoftyM. Vitiligo A symptom complex. Int J Dermatol. 1980;19(5):237–244.
- Koga M, Tango T.Clinical features and course of type A and type B vitiligo. Br J Dermatol. 1988;118(2):223–228.
- Hann SK, Lee HJ.Segmental vitiligo: clinical findings in 208 patients. J Am Acad Dermatol. 1996;35(5 Pt 1):671–674.
- Khaitan BK, PasrichaJS, Sood A. clinical profile of 450 Indian vitiligo patients. American Academyof Dermatology 61st Annual Meeting; March 21–26, 2003; San Francisco, CA.
- van Geel N, Bosma S,Boone B, et al. Classification of segmental vitiligo on the trunk. Br JDermatol. 2014;170(2):322–327.
- Kim DY, Oh SH, HannSK. Classification of segmental vitiligo on the face: clues for prognosis. BrJ Dermatol. 2011;164(5):1004–1009.
- van Geel N,Speeckaert R. Segmental vitiligo. Dermatol Clin. 2017;35(2):145–150.
- Khaitan BK, KathuriaS, Ramam M. A descriptive study to characterize segmental vitiligo. Indian JDermatol Venereol Leprol. 2012;78(6):715–721.
- Ezzedine K, Diallo A,Léauté-Labrèze C, et al. Multivariate analysis of factors associated withearly-onset segmental and nonsegmental vitiligo: a prospective observational study of 213 patients. Br J Dermatol. 2011;165(1):44–49.
- ParkJH, Park SW, Lee DY, et al. The effectiveness of early treatment in segmental vitiligo: retrospective study according to disease duration. Photodermatol Photoimmunol Photomed. 2013;29(2):103–105
- Khalid M, Mujtaba G.Response of segmental vitiligo to 0.05% clobetasol propionate cream. Int JDermatol. 1998;37(9):705–708 .
- Lee DY, Park JH, LeeJH, et al. Surgical treatment is indicated in long-duration segmental vitiligo. Dermatol Surg. 2010;36(4):568–569.
- Mulekar SV. Along-term follow-up study of segmental and focal vitiligo treated byautologous, non-cultured melanocyte keratinocyte cell transplantation. ArchDermatol. 2004;140(10):1211– 1215.
- Tallab T, Joharji H,Bahamdan K, et al. Response of vitiligo to PUVA therapy in Saudi patients. IntJ Dermatol. 2005;44(7):556–558.
- Anbar TS, WesterhofW, Abdel-Rahman AT, El- Khayyat MA. Evaluation of the effects of NB-UVB in bothsegmental and non-segmental vitiligo affecting different body sites. PhotodermatolPhotoimmunol Photomed. 2006;22(3):157–163.
- Cho S, Zheng Z, ParkYK, Roh MR. The 308-nm excimer laser: a promising device for the treatment ofchildhood vitiligo. Photodermatol Photoimmunol Photomed. 2011;27(1):24–29.
