
سلامة وفعالية الجمع بين مستحضر إكسيمر لايت أحادي اللون بحجم 308 نانومتر ومرهم تاكروليموس الموضعي بنسبة 0.1% في علاج البهاق الجزئي: دراسة مفتوحة
بقلم سوابنيل شاه، دكتوراه في الطب؛ جاغاديش ساخيا، دكتوراه في الطب؛ برانوتي ديشباندي، دكتوراه في الطب؛ دروف ساخيا، بكالوريوس الطب؛ وأرون سي إنامادار، دكتوراه في الطب
يعمل الدكتور شاه وساخيا وديشباندي وساخيا وإنامادار في مستشفى كلية أشويني للطب الريفي ومركز أبحاث سولابور في ولاية ماهاراشترا بالهند.
J Clin Aesthet Dermatol. 2020;13(2):xx–xx
الملخص
الخلفية: البهاق هو اضطراب مكتسب يتميز ببقع أو بقع ناقصة الصباغ على الجلد بسبب فقدان الخلايا الميلانينية الوظيفية. البهاق الجزئي (SV) هو نوع فرعي من البهاق المقاوم للعلاج.
الهدف: درسنا سلامة وفعالية ضوء الإكسيمر أحادي اللون 308 نانومتر (MEL) بالاشتراك مع مرهم تاكروليموس بنسبة 0.1٪ لعلاج SV.
الأساليب: تم تسجيل خمسين مريضًا مصابًا بـ SV. تم إعطاء MEL في مواعيد بديلة بالاشتراك مع تاكروليموس الموضعي. تم التقاط الصور السريرية مرة واحدة في الشهر. قام اثنان من أطباء الأمراض الجلدية المستقلين بتحليل النتائج وتصنيفها.
النتائج: تم فقدان خمسة مرضى للمتابعة. وفيما يتعلق بنجاح العلاج بشكل عام، أظهر 77.8 في المائة من المرضى إعادة تصبغ بنسبة 75 في المائة على الأقل. وبشكل أكثر تحديدًا، أظهر 35.6 بالمائة من المرضى إعادة تصبغ كاملة (100٪) (الدرجة 5)، بينما أظهر 42.2 بالمائة من المرضى إعادة تصبغ أكثر من 75 بالمائة (الدرجة 4).
الاستنتاج: يبدو أن العلاج المركب مع تاكروليموس الموضعي بنسبة 0.1٪ ومصباح إكسيمر 308 نانومتر فعال مع ملف أمان جيد. كانت مدة المرض عاملاً مهمًا من الناحية الإحصائية يرتبط عكسيًا بمعدل نجاح العلاج. يلعب موقع البهاق أيضًا دورًا مهمًا في النتيجة، حيث استجابت آفات الوجه بشكل أفضل للعلاج.
الكلمات الرئيسية: ضوء إكسيمر أحادي اللون، تصبغ الجلد، تاكروليموس، البهاق
البهاق هو اضطراب تصبغ مكتسب يتميز ببقع أو بقع غير مصبوغة على الجلد بسبب فقدان الخلايا الميلانينية الوظيفية. إنه يؤثر على حوالي 0.5 في المائة من سكان العالم.1 يُصنف البهاق على أنه بؤري أو معمم أو جزئي. في حين أن العلاجات المختلفة، مثل الستيرويدات الموضعية ومثبطات الكالسينيورين الموضعية والسورالين فوق البنفسجي A والأشعة فوق البنفسجية ضيقة النطاق B فعالة في إعادة تصبغ البهاق البؤري والمعمم، فإن فعاليتها في البهاق الجزئي (SV) محدودة للغاية.2 عادة ما يكون SV مقاومًا للعلاج والتدخل الجراحي هو طريقة التدخل المفضلة.3 ومع ذلك، على الرغم من أن الجراحة غالبًا ما تؤدي إلى إعادة تصبغ مرضية في معظم الحالات، إلا أنه من الصعب إجراؤها عند الأطفال وغالبًا ما ترتبط بمضاعفات، بما في ذلك عدم تطابق الألوان والحصى وتندب موقع المتبرع.4
تم استخدام ليزر الإكسيمر سابقًا في علاج البهاق، بما في ذلك SV، ويمكن أن يستهدف الآفات بشكل فردي، مما يسهل تقديم تأثيرات أعلى ويوفر حماية أفضل للبشرة الطبيعية المحيطة. تطبيق ليزر Excimer وحده ليس مفيدًا في علاج SV.5 ومع ذلك، في التقارير الأخيرة، ثبت أنه فعال في علاج SV بالاشتراك مع الستيرويد الموضعي أو مثبط الكالسينيورين الموضعي.6-8
مثبطات الكالسينيورين الموضعية، التي تعمل عن طريق التعديل المناعي، مفيدة في علاج البهاق وتعزز إعادة التصبغ دون التسبب في كبت المناعة الجهازية.9
يشترك مصباح إكسيمر أحادي اللون مقاس 308 نانومتر (MEL) في آلية عمل مماثلة لتلك الخاصة بليزر إكسيمر 308 نانومتر.10 في هذه الدراسة، قمنا بفحص تطبيق MEL بالاشتراك مع مرهم tacrolimus الموضعي بنسبة 0.1٪ لعلاج SV.
المواد والأساليب
أجريت هذه الدراسة في عيادة الأمراض الجلدية في وسط الهند. تم الحصول على التصريح الأخلاقي والموافقة المستنيرة والموافقة على الصورة من المرضى المشاركين. تم تضمين ما مجموعه 50 مريضًا متتاليًا تم تشخيصهم سريريًا بـ SV في هذه الدراسة؛ ومع ذلك، فقد خمسة مرضى للمتابعة بعد شهر واحد وتم استبعادهم من الدراسة. المرضى المستبعدون من هذه الدراسة هم أولئك الذين يعانون من البهاق المعمم، والذين عولجوا سابقًا بأي شكل من أشكال العلاج بالضوء في الأشهر الثلاثة السابقة، وأولئك الذين لديهم تاريخ في استخدام عوامل كبت المناعة أو الحساسية للضوء، وأولئك الذين خضعوا لأي عملية جراحية للبهاق.
العلاج.
بعد تقديم الموافقة المستنيرة، تم علاج جميع المرضى بكلوريد الزينون 308 نانومتر MEL (Exciplex؛ Clarteis، أنتيبوليس، فرنسا). كان حجم البقعة المتاح مع هذا النظام 5 × 5 سم. تم استخدام استنسل سيليكون مناسب بحجم SV لحماية الجلد المحيط من الحروق وتجنب فرط التصبغ المحيطي. بدأ العلاج بقوة 100 ميجا جول/سم 2 وزاد بمقدار 50 ميجا جول/سم 2 لكل جلسة حتى ظهرت احمرار طفيفة بعد 24 ساعة. في حالة وجود احمرار شديد لأكثر من 48 ساعة، تم تخطي الجلسة التالية حتى يتم حل الحمامي وتقليل الجرعة بمقدار 100 مللي جول/سم 2. استمرت الجرعة المخفضة للجلستين التاليتين ثم تمت زيادتها بمقدار 50mJ/cm2. تم إعطاء العلاج من 2 إلى 3 مرات في الأسبوع في أيام غير متتالية. بالإضافة إلى ذلك، تم توجيه المرضى لاستخدام مرهم tacrolimus 0.1٪ مرتين يوميًا على المناطق المصابة. إذا لم يظهر المريض أي تصبغ بعد خضوعه لـ 15 إلى 20 جلسة من إشعاع MEL، فقد تم اعتبار الحالة بمثابة فشل في العلاج. بالإضافة إلى ذلك، تم إيقاف العلاج إذا لم يكن هناك تقدم في إعادة التصبغ بعد 10 إلى 15 جلسة متتالية بعد الاستجابة الأولية.
لأغراض التحليل، تم التقاط الصور السريرية لجميع المرضى مرة واحدة في الشهر، وقام اثنان من أطباء الأمراض الجلدية المستقلين بتقييم النتائج من خلال مراجعة هذه الصور. تم تصنيف إعادة التصبغ على النحو التالي: الدرجة 0 (عدم إعادة التصبغ)، الدرجة 1 (1% إلى 25% إعادة التصبغ)، الدرجة 2 (25% إلى 50% إعادة التصبغ)، الدرجة 3، (50% إلى 75% إعادة التصبغ)، الدرجة 4 (75% إلى 99% إعادة التصبغ)، الدرجة 5 (إعادة التصبغ بنسبة 100%).
كما تم تسجيل أي آثار جانبية لوحظت خلال فترة العلاج.
التحليل الإحصائي.
تم إجراء الانحدار اللوجستي أحادي المتغير ومتعدد المتغيرات باستخدام الحزمة الإحصائية لبرنامج العلوم الاجتماعية الإصدار 21 (IBM Corp.، Armonk، نيويورك) في سلسلة لتحديد العوامل التنبؤية المستقلة المرتبطة بنجاح العلاج. تم استخدام إصدار Microsoft Excel 2007 (Microsoft Corp.، ريدموند، واشنطن) لحساب نسب الأرجحية (ORs) وفواصل الثقة 95٪ (CIs).
النتائج
يتم عرض التفاصيل الديموغرافية لمرضى SV البالغ عددهم 45 الذين تم تحليلهم في هذه الدراسة في الجدول 1. في دراستنا، فاق عدد المرضى الإناث عدد المرضى الذكور، بنسبة 2.4:1. كان متوسط عمر ظهور SV 18 عامًا، وكان أصغر موضوع يبلغ من العمر ثلاث سنوات والأكبر يبلغ 60 عامًا. كان متوسط مدة المرض في وقت هذه الدراسة 16 شهرًا. معظم المرضى (n=21/45؛ 46.6%) ظهرت عليهم آفات البهاق على الوجه، يليهم سبعة ممن ظهرت عليهم آفات على الخصر (15.6%) وستة يعانون من آفات على الرقبة (13.3%).

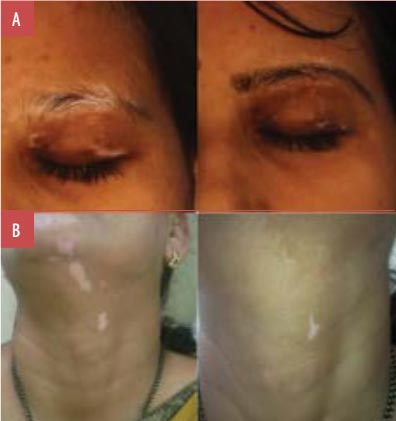
وبالنظر إلى نجاح العلاج بشكل عام، فإن النسبة المئوية للمرضى الذين أظهروا إعادة تصبغ بنسبة 75 في المائة على الأقل من إجمالي السكان كانت 77.8 في المائة (العدد = 35). وبشكل منفصل، أظهر 35.6 في المائة (العدد = 16) من المرضى إعادة تصبغ بنسبة 100 في المائة (الدرجة 5) (الأشكال 1-5)، في حين أظهر 42.2 في المائة (العدد = 19) من المرضى إعادة تصبغ أكثر من 75 في المائة (الدرجة 4) (الأشكال 6-9). وفي الوقت نفسه، أظهر 6.7 بالمائة (n = 3) و 6.7 بالمائة (n = 3) و 2.2 بالمائة (n = 1) استجابات الصفوف 3 و2 و1 على التوالي (الأشكال 10-12). يظهر المعدل الإجمالي للاستجابة للعلاج المركب لضوء الإكسيمر أحادي اللون 308 نانومتر مع تاكروليموس الموضعي في SV في الجدول 2، بينما يتم تقديم تمثيل رسومي في الشكل 13.













في التحليل غير المتغير، تكون مدة المرض ستة أشهر أو أقل (OR: 4.80، 95٪ CI: 1.36—16.78؛ ص=0.01)، الجرعة النهائية من 300 إلى 900 مللي جول (نسبة الأرجحية: 4.90، فاصل الثقة 95%: 1.49—16.28؛ ص=0.01)، إكمال 20 جلسة علاج أو أقل (OR: 8.50، مجال الموثوقية 95%: 1.42—49.40؛ ص=0.02)، متوسط طاقة أقل من 400 ميجا جول (نسبة الأرجحية: 16.78، 95% CI: 2.05—137، ص=0.01) والوجه والخصر كأكثر مواقع البهاق شيوعًا (نسبة الأرجحية: 188.67، مجال الموثوقية 95%: 3.13—11,271.13؛ ص=0.01 للوجه والأذن والحنجرة: 105.64، مجال الموثوقية 95%: 1.55—7,269.01؛ ص=0.03 للخصر) كانت المتغيرات المشتركة ذات الدلالة الإحصائية المرتبطة سلبًا بنجاح العلاج المركب (الجدول 3).
أثناء التحليل متعدد المتغيرات، الجرعة النهائية من 300 إلى 900 مللي جول (نسبة الأرجحية: 15.96، 95٪ CI: 1.72—148.41)؛ ص=0.02) والخصر أو الفخذ كموقع للبهاق (نسبة الأرجحية: 237.46، مجال الموثوقية 95%: 1.73—32,869.62؛ص=0.03 للخصر والرقبة: 0.11، 95% CI: 0.00—22.87؛ ص= 0.02 (للفخذ) تم تحديدها كعوامل مستقلة مرتبطة بفعالية العلاج المركب (الجدول 3).
أظهر التحليل القائم على العمر أن معدل نجاح البهاق الذي ظهر في مرحلة الطفولة (أي يحدث في عمر أقل من 12 عامًا) كان 80.95 بالمائة (n= 17/21)، بينما كان ذلك بين المرضى البالغين (أي الذي يحدث في سن أكبر من 12 عامًا) 75 بالمائة (n=18/24).
من بين 45 مريضًا، تعرض تسعة (20٪) لحدث سلبي يتعلق بالعلاج المركب، في حين أن 36 (80٪) مريضًا لم يواجهوا أي مشاكل. من بين المرضى التسعة الذين ظهرت عليهم مضاعفات، لوحظ وجود احمرار في ثلاثة مرضى (33.3%)، وظهرت التقشر في مريضين (22.2%)، وشوهدت احمرار وتقرحات في مريض واحد (11.1%)، ولوحظ فرط التصبغ الحرجي في مريض واحد (11.1%)، ولوحظت تقرحات في مريض واحد (11.1%)، ولوحظ فرط التصبغ التالي للالتهاب في مريض واحد (11.1%).
مناقشة
يستخدم ليزر الإكسيمر مزيجًا من الغاز النبيل (مثل الأرجون أو الكريبتون أو الزينون) والغاز التفاعلي (مثل الفلور أو الكلور). الإكسيمر (أي ثنائي الإثارة) هو جزيء قصير العمر يتكون من نوعين، أحدهما على الأقل في حالة الإثارة الإلكترونية. تعتبر المجمعات ثنائية الذرة التي تتضمن غازًا نبيلًا وهاليد، مثل كلوريد الزينون، شائعة في بناء ليزر الإكسيمر.10 في ظل الظروف المناسبة للتحفيز الكهربائي والضغط العالي، يتم إنشاء جزيء زائف يسمى الإكسيمر، والذي لا يمكن أن يوجد إلا في حالة نشطة ويطلق الطاقة في شكل ضوء فوق بنفسجي عند العودة إلى الحالة الأرضية.11 بحكم التعريف، ذرات جزيء الإكسيمر هي ذرتان أو أكثر من نفس العنصر الكيميائي. في حالة ذرات العناصر المختلفة (مثل كلوريد الزينون)، تسمى هذه الظاهرة «الإكسيبلكس».12
يُصدر ليزر إكسيمر كلوريد الزينون أو MEL إشعاعًا أحادي اللون بطول موجة يبلغ 308 نانومتر. يختلف MEL عن الليزر لأن الضوء المنبعث غير متماسك وغير متوازي. ومع ذلك، فإنه لا يزال يتمتع بالخصائص الطبية ذات الصلة المتمثلة في أحادية اللون المطلوبة لعلاج البهاق. وُجد أن MEL أكثر تسببًا للإحمرار من ليزر الإكسيمر.10
يحتوي ليزر Excimer و MEL على آليات عمل مماثلة. يؤثر الطول الموجي 308 نانومتر على الحمض النووي النووي، الذي يعمل كحامل للكروموفور، مما يسهل تكسير الحمض النووي ويؤدي إلى انخفاض تكاثر الخلايا التائية.13 ينظم هذا أيضًا الجين المثبط للورم p53، مما يتسبب في توقف دورة الخلية وموت الخلايا المبرمج.14 بصرف النظر عن هذه الإجراءات المناعية، يُفترض أيضًا أنها تسبب هجرة الخلايا الصباغية وانتشارها من زيادة الخلايا الكيراتينية الببتيدية إندوثيلين-1.15
يتمتع MEL بمزايا معينة مقارنة بليزر الإكسيمر، مثل التكلفة. ليزر إكسيمر له تكلفة متكررة تنطوي على تغيير الغازات السامة المحتملة. في MEL، يتم إغلاق الوسط النشط، كلوريد الزينون، بإحكام في أنبوب زجاجي ولا يحتاج إلى تغيير. يحتوي الليزر على حجم بقعة أصغر بالنسبة للضوء. كما أنه يثير مجموعة متنوعة من مشكلات السلامة بسبب التصريف عالي الجهد والتخلص من الغازات السامة المحتملة. علاوة على ذلك، يتمتع MEL بالعديد من المزايا مقارنة بالعلاج القياسي بالأشعة فوق البنفسجية B ضيق النطاق، وهو بطيء المفعول ويتطلب مساحة مكتبية كبيرة ويصعب استخدامه في حالات الأطفال. نظرًا لأن التعرض للبشرة العادية يتم منعه بالعلاج بواسطة MEL، فيمكن استخدام جرعات فوق ثيموجينية. تحتل الطريقة مساحة أقل ويكون العلاج أسرع نسبيًا.
تتفوق MEL على العلاج بالضوء فوق البنفسجي B ضيق النطاق في تحريض موت الخلايا المبرمج التائية.16 لو دوف وآخرون10 وكيونغ شي وآخرون17 أظهر فعالية مماثلة لليزر الإكسيمر وMEL في علاج البهاق. كاساتشي وآخرون18 ذكرت أن مصباح الإكسيمر كان أكثر فعالية من الأشعة فوق البنفسجية B ضيقة النطاق.
تاكروليموس الموضعي هو مُعدِّل ممتاز للمناعة. إنه يقلل من تنظيم العديد من السيتوكينات المسببة للالتهابات، مثل إنترلوكين (IL) -2، IL-3، IL-4، IL-5، إنترفيرون سي، عامل نخر الورم ألفا، وعوامل تحفيز الخلايا الحبيبية. إنه يعزز انتشار الخلايا الميلانينية وهجرتها.9,19
ينتج مرهم Tacrolimus، عند استخدامه كعلاج وحيد، استجابة متغيرة ولكنها غير مرضية في المرضى الذين يعانون من SV.20 ومع ذلك، فقد أظهرت العديد من الدراسات فعالية العلاج المركب باستخدام تاكروليموس وإكسيمر بالليزر أو المصباح في علاج البهاق.8,21
SV هو نوع من البهاق يتميز ببقع أو بقع ناقصة الصباغ مرتبة في توزيع منقوش. ويشكل من 5 إلى 27.9 في المائة من حالات البهاق المدروسة.22,23 وهو يمثل 30 في المئة من حالات البهاق في مرحلة الطفولة.24 أفادت دراسة هندية عن انتشار بنسبة 6.7 في المائة بين مرضى البهاق في الهند.25 تبدأ الآفات مبكرًا في مرحلة الطفولة. تتطور الآفات بسرعة خلال فترة زمنية قصيرة في منطقة موضعية، ثم تظل مستقرة. يمكن أن يكون نمط توزيع الآفات هو الجلد أو البلاسكويد أو الفيلويد أو رقعة الشطرنج.26,27 تم اقتراح العديد من الفرضيات للتسبب المرضي لـ SV، بما في ذلك الآلية العصبية، والفسيفساء الجسدية، وترميم الجلد في الأوعية الدموية الدقيقة، ونظرية الجمع بين ثلاث خطوات.28 هناك انخفاض في معدل الإصابة بالمناعة الذاتية والتاريخ العائلي في SV.29,30 يستجيب بشكل سيئ للعلاج الطبي. ومع ذلك، عند علاج الآفات مبكرًا بعد ظهورها، تبدو أكثر حساسية للعلاج.31 في إحدى الدراسات، تم الإبلاغ عن كورتيكوستيرويد موضعي قوي يؤدي إلى إعادة تصبغ أكثر من 50 في المائة في 34.2 في المائة من المرضى.32 غالبًا ما ينتج عن العلاج الجراحي وحده أو بالاشتراك مع العلاج الطبي المساعد استجابة مرضية في SV.33,34
في هذه الدراسة التي شملت 45 مريضًا مصابًا بمرض SV، فاق عدد المرضى الإناث عدد المرضى الذكور. قد يكون هذا بسبب زيادة الرغبة في العلاج بين المريضات بسبب وصمة العار الاجتماعية.
الاستجابة للعلاج بالضوء، إما باستخدام PUVA،35 الأشعة فوق البنفسجية B ضيقة النطاق 311 نانومتر،36 أو ليزر الإكسيمر يكون أكثر فقراً في المرضى الذين يعانون من SV مقارنة بالمرضى الذين لا يعانون من SV.5 ومع ذلك، دراسة بأثر رجعي أجراها باي جونغ وآخرون6 أبلغوا عن إعادة تصبغ أكثر من 75 في المائة في 50 في المائة من مرضاهم.6 استخدموا مزيجًا من العلاج، بما في ذلك ليزر الإكسيمر، وتاكروليموس الموضعي، ودورة قصيرة من الستيرويدات الفموية. في هذه الدراسة، أظهر 16 مريضًا (35.6٪) إعادة تصبغ كاملة وأظهر 19 (42.2٪) مريضًا إعادة تصبغ بنسبة 75 إلى 99 بالمائة. كانت الاستجابة الإجمالية للعلاج 77.8 في المائة، مع مريض واحد فقط لم يظهر أي إعادة تصبغ. لم يستخدم بروتوكول الدراسة الحالي المنشطات الجهازية.

كانت مدة المرض عاملاً ذا دلالة إحصائية في نتيجة SV. ارتبطت مدة المرض سلبًا بنجاح العلاج.28 باي جونغ وآخرون6 ذكرت أن مدة المرض التي تزيد عن 12 شهرًا كانت عاملاً تنبؤيًا مستقلاً في نتيجة المرض. في دراستنا، أثرت مدة المرض التي تزيد عن ستة أشهر سلبًا على معدل النجاح. يعد موقع المشاركة أيضًا عاملاً مهمًا في نتائج العلاج.37 يستجيب المرضى الذين يعانون من آفات الوجه بشكل أسرع للعلاج مقارنة بأولئك الذين يعانون من آفات أكريمية. وجدت الدراسة الحالية أن آفات الوجه والآفات على الخصر استجابت بشكل أفضل للعلاج. قد تتأثر الاستجابة المتغيرة التي تظهر في مواقع الآفات المختلفة بمدة المرض، حيث يميل المرضى الذين يعانون من آفات الوجه إلى الحضور في وقت مبكر للعلاج مقارنة بالمرضى الذين يعانون من آفات في أماكن أخرى. استجاب الأطفال للعلاج بشكل أفضل من البالغين، لكن الفرق لم يكن ذا دلالة إحصائية. كانت الجرعة النهائية من MEL وعدد جلسات العلاج مرتبطة عكسيًا بمعدل الاستجابة في هذه الدراسة. تم تحمل الإجراء جيدًا دون آثار جانبية كبيرة. وقد لوحظت الآثار الجانبية الخفيفة، مثل الحمامي وفرط التصبغ الحرجي، وتم حلها دون أي تدخل. لم ينسحب أي من المرضى من الدراسة بسبب آثارها الجانبية. كانت قيود دراستنا هي حجم العينة الصغير وعدم وجود مجموعة تحكم.
الخاتمة
يستجيب SV بشكل سيئ للعلاج، مما يجعل الطرائق الجراحية هي الدعامة الأساسية للعلاج. بسبب بعض المضاعفات المتعلقة بالجراحة وصعوبة إجراء الإجراءات عند الأطفال، تم فحص 308 نانومتر MEL في هذه الدراسة. إنه أقل تكلفة وأسرع وصغير للاستخدام وأكثر أمانًا، ويستهدف فقط الآفات المثيرة للاهتمام. نظرًا لأن العلاجات المركبة تعمل بشكل أفضل للبهاق، فقد تم الجمع بين مصباح إكسيمر 308 نانومتر ومُعدِّل المناعة الموضعي بنسبة 0.1٪ تاكروليموس. تم العثور على هذا المزيج ليكون فعالًا وآمنًا إذا بدأ مبكرًا في مسار المرض.
المراجع
- Taïeb A, Picardo M. Clinical practice. Vitiligo. N Engl JMed. 2009; 360(2):160–169.
- Alikhan A, Felsten LM, Daly M, et al. Vitiligo: a comprehensive overview Part I. Introduction, epidemiology, quality of life, diagnosis, differential diagnosis, associations, histopathology, etiology, and work-up. J Am Acad Dermatol. 2011;65(3):473–491.
- Lee DY, Kin CR, Park JH, et al. The incidence of leukotrichia in segmental vitiligo: implication of poor response to medical treatment. Int J Dermatol.2011;50(8):925–927.
- Lee DY, Park JH, Lee JH, et al. Surgical treatment is indicated in long-duration segmental vitiligo. Dermatol Surg. 2010;36(4):568–569.
- Do JE, Shin JY, Kim DY, et al. The effect of 308nm excimer laser on segmental vitiligo: a retrospective study of 80 patients with segmental vitiligo. Photodermatol Photoimmunol Photomed.2011;27(3):147–151.
- Bae JM, Yoo HJ,Kim H, et al. Combination therapy with 308-nm excimer laser, topical tacrolimus, and short-term systemic corticosteroids for segmental vitiligo: a retrospective study of 159 patients. J Am Acad Dermatol. 2015;73(1):76–82.
- Passeron T, Ortonne JP. Use of the 308-nm excimer laser for psoriasis and vitiligo. Clin Dermatol. 2006;24(1):33–42.
- Li L, Liang Y,Hong J, et al. The effectiveness of topical therapy combined with 308-nm excimer laser on vitiligo compared to excimer laser monotherapy in pediatric patients. Pediatr Dermatol. 2019;36(1):e53–e55.
- Lan CC, Chen GS, Chiou MH,et al. FK506 promotes melanocyte and melanoblast growth and creates a favourable milieu for cell migration via keratinocytes: possible mechanisms of how tacrolimus ointment induces repigmentation in patients with vitiligo. BrJ Dermatol. 2005;153(3):498–505.
- Le Duff F, Fontas E, Giacchero D, et al. 308-nm excimer lamp vs. 308-nm excimer laser for treating vitiligo: a randomized study. Br J Dermatol. 2010;163(1):188–192.
- Park KK, Liao W,Murase JE. A review of monochromatic excimer light in vitiligo. Br JDermatol. 2012;167(3):468–478.
- Spencer JM, HadiSM. The excimer lasers. J Drugs Dermatol. 2004;3(5):522–525.
- Beggs S, Short J,Rengifo-Pardo M, Ehrlich A. Applications of the excimer laser: a review. DermatolSurg. 2015;41(11):1201–1211.
- Bulat V, SitumM, Deiol I, et al. The mechanisms of action of phototherapy in the treatment of the most common dermatoses. Coll Antropol. 2011;35(Suppl 2):147–151.
- Pacifico A, Leone G. Photo(chemo)therapy for vitiligo. Photodermatol Photoimmunol Photomed. 2011;27(5):261–277.
- Ozawa M, Ferenczi K,Kikuchi T et al. 312-nanometer ultraviolet B light (narrow-band UVB) induces apoptosis of T cells within psoriatic lesions. J Exp Med. 1999;189(4):711–718.
- Shi Q, Li K, Fu J, etal. Comparison of the 308-nm excimer laser with the 308-nm excimer lamp in the treatment of vitiligo—a randomized bilateral comparison study. Photodermatol Photoimmunol Photomed. 2013;29(1):27–33.
- Casacci M, Thomas P,Pacifico A, et al. Comparison between 308 nm monochromatic excimer light and narrowband UVB phototherapy (311–313 nm) in the treatment of vitiligo—a multicentre controlled study. J Eur Acad Dermatol Venereol. 2007;21(7):956–963.
- Jung H, Oh ES. FK506positively regulates the migratory potential of melanocyte-derived cells by enhancing syndecan-2 expression. Pigment Cell Melanoma Res. 2016;29(4):434–443.
- Kathuria S, KhaitanBK, Ramam M, Sharma VK. Segmental vitiligo: a randomized controlled trial to evaluate efficacy and safety of 0.1% tacrolimus ointment vs 0.05% fluticasone propionate cream. Indian J Dermatol Venereol Leprol. 2012;78(1):68–73.
- Wu Y, Sun Y, Qiu L,et al. A multi-centre, randomized, split-face and/or neck comparison of 308-nm excimer laser and 0.1% tacrolimus ointment for stable vitiligo, plusi ntramuscular slow-releasing betamethasone for active vitiligo. Br JDermatol. 2019;181(1):210–211.
- el-Mofty AM, el-MoftyM. Vitiligo A symptom complex. Int J Dermatol. 1980;19(5):237–244.
- Koga M, Tango T.Clinical features and course of type A and type B vitiligo. Br J Dermatol. 1988;118(2):223–228.
- Hann SK, Lee HJ.Segmental vitiligo: clinical findings in 208 patients. J Am Acad Dermatol. 1996;35(5 Pt 1):671–674.
- Khaitan BK, PasrichaJS, Sood A. clinical profile of 450 Indian vitiligo patients. American Academyof Dermatology 61st Annual Meeting; March 21–26, 2003; San Francisco, CA.
- van Geel N, Bosma S,Boone B, et al. Classification of segmental vitiligo on the trunk. Br JDermatol. 2014;170(2):322–327.
- Kim DY, Oh SH, HannSK. Classification of segmental vitiligo on the face: clues for prognosis. BrJ Dermatol. 2011;164(5):1004–1009.
- van Geel N,Speeckaert R. Segmental vitiligo. Dermatol Clin. 2017;35(2):145–150.
- Khaitan BK, KathuriaS, Ramam M. A descriptive study to characterize segmental vitiligo. Indian JDermatol Venereol Leprol. 2012;78(6):715–721.
- Ezzedine K, Diallo A,Léauté-Labrèze C, et al. Multivariate analysis of factors associated withearly-onset segmental and nonsegmental vitiligo: a prospective observational study of 213 patients. Br J Dermatol. 2011;165(1):44–49.
- ParkJH, Park SW, Lee DY, et al. The effectiveness of early treatment in segmental vitiligo: retrospective study according to disease duration. Photodermatol Photoimmunol Photomed. 2013;29(2):103–105
- Khalid M, Mujtaba G.Response of segmental vitiligo to 0.05% clobetasol propionate cream. Int JDermatol. 1998;37(9):705–708 .
- Lee DY, Park JH, LeeJH, et al. Surgical treatment is indicated in long-duration segmental vitiligo. Dermatol Surg. 2010;36(4):568–569.
- Mulekar SV. Along-term follow-up study of segmental and focal vitiligo treated byautologous, non-cultured melanocyte keratinocyte cell transplantation. ArchDermatol. 2004;140(10):1211– 1215.
- Tallab T, Joharji H,Bahamdan K, et al. Response of vitiligo to PUVA therapy in Saudi patients. IntJ Dermatol. 2005;44(7):556–558.
- Anbar TS, WesterhofW, Abdel-Rahman AT, El- Khayyat MA. Evaluation of the effects of NB-UVB in both segmental and non-segmental vitiligo affecting different body sites. Photodermatol Photoimmunol Photomed. 2006;22(3):157–163.
- Cho S, Zheng Z, ParkYK, Roh MR. The 308-nm excimer laser: a promising device for the treatment of childhood vitiligo. Photodermatol Photoimmunol Photomed. 2011;27(1):24–29.
