
Seguridad y eficacia de la combinación de luz excimer monocromática de 308 nm y ungüento tópico de tacrolimus al 0,1% en el vitíligo segmentario: un estudio de etiqueta abierta
por SWAPNIL SHAH, MD; JAGADISH SAKHIYA, MD; PRANOTI DESHPANDE, MD; DHRUV SAKHIYA, MBBS; y ARUN C. INAMADAR, MD
Los Dres. Shah, Sakhiya, Deshpande, Sakhiya e Inamadar están en el Hospital y Centro de Investigación Ashwini Rural Medical College Solapur en Maharashtra, India.
J Clin Aesthet Dermatol. 2020;13(2):xx–xx
Abstracto
FONDO: El vitiligo es un trastorno adquirido caracterizado por mácula despigmentada o parches en la piel debido a la pérdida de melanocitos funcionales. El vitiligo segmentario (SV) es un subtipo de vitiligo refractario al tratamiento.
OBJETIVO: Se estudió la seguridad y eficacia de la luz excimer monocromática de 308 nm (MEL) en combinación con ungüento de tacrolimus al 0.1% para el tratamiento de SV.
MÉTODOS: Se inscribieron cincuenta pacientes con SV. MEL se administró en fechas alternas en combinación con tacrolimus tópico. Se tomaban fotografías clínicas una vez al mes. Dos dermatólogos independientes analizaron y calizaron los resultados.
RESULTADOS: Se perdieron cinco pacientes para el seguimiento. En cuanto al éxito general del tratamiento, el 77.8 por ciento de los pacientes demostró al menos 75 por ciento de repigmentación. Más específicamente, 35.6 por ciento de los pacientes mostraron repigmentación completa (100%) (Grado 5), mientras que 42.2 por ciento de los pacientes mostraron más del 75 por ciento de repigmentación (Grado 4).
CONCLUSIÓN: La terapia de combinación con tacrolimus tópico al 0.1% y una lámpara excimer de 308 nm parece ser eficaz con un buen perfil de seguridad. La duración de la enfermedad fue un factor estadísticamente significativo correlacionado inversamente con la tasa de éxito del tratamiento.El sitio del vitíligo también juega un papel significativo en el resultado, ya que las lesiones faciales respondieron mejor al tratamiento.
PALABRAS CLAVE: Excimer monocromático claro, pigmentación cutánea, tacrolimus, vitiligo
El vitiligo es un trastorno de pigmentación adquirido caracterizado por mácula despigmentada o parches en la piel debido a la pérdida de melanocitos funcionales. Afecta alrededor de 0.5 por ciento de la población mundial.1 El vitiligo se clasifica como focal, generalizado o segmental. Si bien diversos tratamientos, como esteroides tópicos, inhibidores tópicos de calcineurina, psoraleno ultravioleta A y ultravioleta B de banda estrecha son efectivos para repigmentar el vitiligo focal y generalizado, su eficacia en el vitiligo segmentado (SV) es más limitada.2 La SV suele ser refractaria al tratamiento y la intervención quirúrgica es una modalidad de intervención preferida.3 Sin embargo, aunque la cirugía a menudo resulta en una repigmentación satisfactoria en la mayoría de los casos, es difícil de realizar en niños y a menudo se asocia con complicaciones, incluyendo desajuste de color, adoquines y cicatrices en el sitio del donante.4
El láser excimer se ha utilizado previamente en el tratamiento del vitiligo, incluyendo SV, y lesiones cantarget individualmente, facilitando así la entrega de mayores fluencias y proporcionando una mejor protección a la piel normal circundante. La aplicación de láser excimer sola no es beneficiosa en el tratamiento de SV.5 No obstante, en informes recientes, se ha demostrado que es eficaz en el tratamiento de SV en combinación con un esteroide tópico o inhibidor tópico de calcineurina.6—8
Los inhibidores tópicos de calcineurin, que actúan por inmunomodulación, son útiles en el vitíligo y promueven la repigmentación sin causar inmunosupresión sistémica.9
Una lámpara excimer monocromática de 308 nm (MEL) comparte un mecanismo de acción similar al del láser excimer de 308 nm.10 En este estudio, se examinó la aplicación de MEL en combinación con tacrolimus tópico 0.1% pomada para el tratamiento de SV.
Materiales y métodos
Este estudio se realizó en una clínica dermatológica del centro de la India. Se obtuvo la autorización ética y se obtuvo el consentimiento informado y el consentimiento con foto de los pacientes participantes. En este estudio se incluyeron un total de 50 pacientes consecutivos diagnosticados clínicamente con SV; sin embargo, cinco pacientes se perdieron para el seguimiento después de un mes y fueron excluidos del estudio. Los pacientes excluidos de este estudio fueron aquellos con vitíligo generalizado, aquellos previamente tratados con cualquier forma de fototerapia en los tres meses anteriores, aquellos con antecedentes de uso de agentes inmunosupresores o fotosensibilizantes, y aquellos que se habían sometido a alguna cirugía para el vitiligo.
Tratamiento.
Después de dar el consentimiento informado, todos los pacientes fueron tratados con cloruro de xenón 308-nm MEL (Exciplex; Clarteis, Antipolis, Francia). El tamaño de la mancha disponible con este sistema era de 5×5cm. Se utilizó una plantilla de silicona adecuada del tamaño de SV para proteger la piel circundante de quemaduras y evitar la hiperpigmentación perilesional. El tratamiento se inició con una fluencia de 100mJ/cm2 y se incrementó en 50mJ/cm2 por sesión hasta que apareció un ligero eritema después de 24 horas. Si el eritema intenso estuvo presente por más de 48 horas, se omitió la siguiente sesión hasta que el eritema se resolvió y la dosis se redujo en 100mJ/cm2. La dosis reducida se continuó durante las siguientes dos sesiones y luego se incrementó en 50mJ/cm2. El tratamiento se administró de 2 a 3 veces por semana en días no consecutivos. Adicionalmente, se instruyó a los pacientes para que utilizaran tacrolimus 0.1% ungüento dos veces al día en las zonas afectadas. Si el paciente no presentaba pigmentación alguna después de someterse de 15 a 20 sesiones de irradiación MEL, se dictaminó el caso como fracaso del tratamiento. Además, se suspendió el tratamiento si, después de la respuesta inicial, no hubo avances en la repigmentación después de 10 a 15 sesiones consecutivas.
Para fines de análisis se tomaron fotografías clínicas de todos los pacientes una vez al mes, y dos dermatólogos independientes evaluaron los resultados revisando dichas fotografías. La repigmentación se evaluó de la siguiente manera: Grado 0 (sin repigmentación), Grado 1 (1% a 25% de repigmentación), Grado 2 (25% a 50% de repigmentación), Grado 3, (50% a 75% de repigmentación), Grado 4 (75% a 99% de repigmentación), y Grado 5 (100% repigmentación).
También se registraron los efectos secundarios observados durante el periodo de tratamiento.
Análisis estadístico.
La regresión logística univariable y multivariable se realizó utilizando el programa de software Statistical Package for the Social Sciences versión 21 (IBM Corp., Armonk, New York) en una serie para determinar los factores pronósticos independientes asociados al éxito del tratamiento. Se utilizó la edición 2007 de Microsoft Excel (Microsoft Corp., Redmond, Washington) para calcular los ratios de probabilidades (OR) y los intervalos de confianza (IC) del 95%.
Resultados
En la Tabla 1 se presentan los detalles demográficos de los 45 pacientes SV analizados en el presente estudio. En nuestro estudio, los pacientes femeninos superaron en número a los pacientes masculinos, con una relación de 2. 4:1. El promedio de edad de inicio de la SV fue de 18 años, siendo el sujeto más joven tres años y el mayor 60 años. El promedio de duración de la enfermedad al momento de realizar este estudio fue de 16 meses. La mayoría de los pacientes (n=21/45; 46.6%) presentaron lesiones de vitiligo en la cara, seguido de siete que presentaron lesiones en la cintura (15.6%) y seis que presentaron lesiones en el cuello (13.3%).

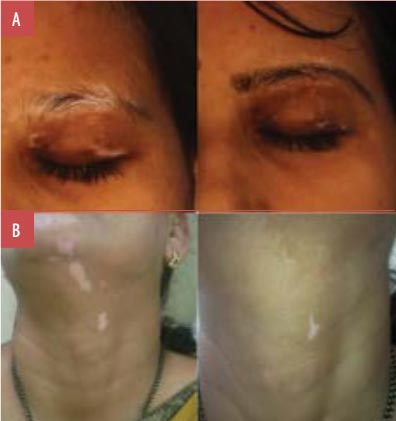
Considerando el éxito general del tratamiento, el porcentaje de pacientes que presentaron al menos 75 por ciento de repigmentación en la población total fue de 77.8 por ciento (n=35). Por separado, 35.6 por ciento (n=16) de los pacientes demostró 100 por ciento de repigmentación (Grado 5) (Figuras 1—5), mientras que 42.2 por ciento (n=19) de los pacientes mostró más del 75 por ciento de repigmentación (Grado 4) (Figuras 6—9). En tanto, 6.7 por ciento (n=3), 6.7 por ciento (n=3) y 2.2 por ciento (n=1) mostraron respuestas de los Grados 3, 2 y 1, respectivamente (Figuras 10—12). En la Tabla 2 se muestra la tasa general de respuesta a la terapia combinada de luz excimer monocromática de 308 nm con tacrolimus tópico en SV, mientras que en la Figura 13 se presenta una representación gráfica.













En el análisis univariable, la duración de la enfermedad de seis meses o menos (OR: 4.80, IC 95%: 1.36—16.78; p=0.01), dosis final de 300 a 900mJ (OR: 4,90, IC 95%: 1,49—16.28; p=0.01), la finalización de 20 sesiones de tratamiento o menos (OR:8.50, IC 95%: 1.42—49.40; p=0.02), energía media inferior a 400mJ (OR: 16.78, 95% CI: 2.05—137, p=0.01) y cara y cintura como el sitio más común de vitiligo (OR: 188.67, IC 95%: 3.13—11,271.13; p=0.01 para cara y OR: 105.64, IC 95%: 1.55—7,269.01; p=0.03 para cintura) fueron covariables estadísticamente significativas asociadas negativamente al éxito del tratamiento de terapia combinada (Cuadro 3).
Durante el análisis multivariable, la dosis final de 300 a 900mJ (OR: 15.96, IC 95%: 1.72—148.41; p=0.02) y cintura o ingle como sitio del vitiligo (OR: 237,46, IC 95%: 1,73-32,869.62;p=0.03 para cintura y OR: 0.11, IC 95%: 0.00—22.87; p=0.02 para ingle) se identificaron como factores independientes asociados a la eficacia de la terapia de combinación (Tabla 3).
El análisis basado en la edad mostró que la tasa de éxito para el vitiligo de inicio infantil (es decir, que ocurre a una edad menor de 12 años) fue de 80.95 por ciento (n=17/21), mientras que en pacientes adultos (es decir, que ocurre a una edad mayor de 12 años) fue de 75 por ciento (n=18/24).
De 45 pacientes, nueve (20%) experimentaron un evento adverso relacionado con la terapia combinada, mientras que 36 (80%) pacientes no tuvieron problemas. De los nueve pacientes que presentaron complicaciones, se observó eritema en tres (33.3%) pacientes, se presentó costras en dos (22.2%) pacientes, eritema y ampollas se observaron en un (11.1%) paciente, hiperpigmentación perilesional en un (11.1%) paciente, ampollas en un (11.1%) paciente, e hiperpigmentación posinflamatoria en un (11.1%) paciente.
Discusión
Un láser excimer utiliza la combinación de un gas noble (por ejemplo, argón, kriptón o xenón) y un gas reactivo (por ejemplo, flúor o cloro). Un excimero (es decir, dímero excitado) es una molécula de vida corta formada a partir de dos especies, al menos una de las cuales se encuentra en un estado excitado electrónicamente. Los complejos diatómicos que involucran un gas noble y un haluro, como el cloruro de xenón, son comunes en la construcción de láseres excimer.10 En condiciones adecuadas de estimulación eléctrica y alta presión, se crea una pseudo-molécula llamada excimero, que sólo puede existir en un estado energizado y que libera energía en forma de luz ultravioleta al regresar al estado base.11 Por definición, los átomos de una molécula excimer son dos o más átomos del mismo elemento químico. En el caso de átomos de diferentes elementos (por ejemplo, cloruro de xenón), el fenómeno se denomina “exciplex”.12
El láser excimer de cloruro de xenón o MEL emite radiación monocromática con una longitud de onda de 308 nm. MEL difiere del láser ya que la luz emitida es no coherente y no colimada. No obstante, aún tiene la característica médicamente relevante de monocromaticidad requerida para el tratamiento del vitiligo. Se encuentra que MEL es más eritemogénico que un láser excimer.10
El láser excimer y MEL tienen mecanismos de acción similares. La longitud de onda de 308 nm impacta el ADN nuclear, que actúa como cromóforo, facilitando la rotura del ADN y conduciendo a una disminución en la proliferación de células T.13 Tal también regula hacia arriba el gen supresor tumoral p53, lo que provoca la detención del ciclo celular y la apoptosis.14 Aparte de estas acciones inmunológicas, también se plantea la hipótesis de causar migración y proliferación de melanocitos a partir de un aumento en los queratinocitos peptídicos endotelina-1.15
MEL tiene ciertas ventajas sobre el láser excimer, como el costo. Los láseres excimer tienen un costo recurrente que implica el cambio de gases tóxicos potenciales. En MEL, el medio activo, el cloruro de xenón, se sella herméticamente en un tubo de vidrio y no necesita ser cambiado. El láser tiene un tamaño de punto más pequeño en relación con la luz. También plantea una variedad de problemas de seguridad debido a las descargas de alto voltaje y la eliminación de gases potencialmente tóxicos. Además, MEL tiene varias ventajas sobre la terapia ultravioleta B de banda estrecha estándar, que es de acción lenta, requiere un espacio de oficina significativo y es difícil de usar en casos pediátricos.Dado que la exposición a la piel normal se previene con el tratamiento por MEL, se pueden usar dosis supraeritemogénicas. La modalidad ocupa menos espacio y el tratamiento es relativamente más rápido.
MEL es superior a la fototerapia ultravioleta B de banda estrecha en la inducción de la apoptosis de células T.16 Le Duff y col.10 y Qiong Shi y col.17 mostraron similar eficacia del láser excimer y MEL en el tratamiento del vitiligo. Casacci y col.18 informó que la lámpara excimer fue más efectiva que el ultravioleta de banda estrecha B.
El tacrolimus tópico es un excelente inmunomodulador. Regula a la baja diversas citocinas proinflamatorias, como la interleucina (IL) -2, IL-3, IL-4, IL-5, interferón-c, factor de necrosis tumoral alfa, y factores estimulantes de granulocitos. Mejora la proliferación y migración de melanocitos.9,19
La pomada de tacrolimus, cuando se usa como monoterapia, produce una respuesta variable pero insatisfactoria en pacientes con SV.20 No obstante, diversos estudios han demostrado la efectividad del tratamiento combinado con tacrolimus y láser excimer o lámpara en vitíligo.8,21
SV es un tipo de vitiligo caracterizado por mácula despigmentada o parches dispuestos en una distribución estampada. Constituye del 5 al 27.9 por ciento de los casos estudiados de vitiligo.22,23 Representa el 30 por ciento de los casos de vitiligo infantil.24 Un estudio indio reportó una prevalencia de 6.7 por ciento entre los pacientes con vitiligo en la India.25 Tiene un inicio temprano en la infancia.Las lesiones se desarrollan rápidamente en un corto periodo de tiempo en una zona localizada, luego permanecen estables. El patrón de distribución de las lesiones puede ser dermatomal, blaschkoide, filoide, o tablero de ajedrez.26,27 Se han propuesto varias hipótesis para la etiopatogenia de SV, incluyendo el mecanismo neuronal, el mosaicismo somático, el homing microvascular de la piel, y una teoría combinada de tres pasos.28 Hay una menor incidencia de autoinmunidad y antecedentes familiares en SV.29,30 Responde mal al tratamiento médico. No obstante, cuando se tratan temprano después del inicio, las lesiones parecen ser más sensibles a la terapia.31 En un estudio, se informó que un potente corticosteroide tópico provocaba más del 50 por ciento de repigmentación en 34.2 por ciento de los pacientes.32 La terapia quirúrgica sola o en combinación con tratamiento médico adyuvante a menudo produce una respuesta satisfactoria en SV.33,34
En el presente estudio de 45 pacientes con SV, los pacientes femeninos superaron en número a los pacientes masculinos. Esto podría deberse a un mayor deseo de tratamiento entre las pacientes femeninas debido al estigma social.
La respuesta a la fototerapia, ya sea con PUVA,35 311-nm ultravioleta B de banda estrecha,36 o el láser excimer es más pobre en pacientes con SV que en aquellos con no SV.5 Sin embargo, un estudio retrospectivo de Bae Jung et al6 reportaron más del 75 por ciento de repigmentación en 50 por ciento de sus pacientes.6 Utilizaban una combinación de tratamiento, incluyendo láser excimer, tacrolimus tópico, y un curso corto de esteroides orales.En el presente estudio, 16 (35.6%) pacientes demostraron repigmentación completa y 19 (42.2%) pacientes mostraron 75 a 99 por ciento de repigmentación. La respuesta general al tratamiento fue de 77.8 por ciento, con solo un paciente que no mostró ninguna repigmentación. El presente protocolo de estudio no utilizó esteroides sistémicos.

La duración de la enfermedad fue un factor estadísticamente significativo en el resultado de SV. La duración de la enfermedad se correlacionó negativamente con el éxito del tratamiento.28 Bae Jung y col.6 informó que una duración de la enfermedad de más de 12 meses fue un factor pronóstico independiente en el resultado de la enfermedad. En nuestro estudio, una duración de la enfermedad de más de seis meses afectó negativamente la tasa de éxito. El sitio de afectación también es un factor importante en el resultado del tratamiento.37 Los pacientes con lesiones faciales responden más rápido al tratamiento en relación con aquellos con lesiones acral. El presente estudio encontró que las lesiones faciales y lesiones en la cintura respondían significativamente mejor al tratamiento. La capacidad de respuesta variable observada en diferentes sitios de lesión podría estar influenciada por la duración de la enfermedad, ya que los pacientes con lesiones faciales tendían a presentarse antes para el tratamiento que los pacientes con lesiones en otros lugares. Los niños respondieron mejor al tratamiento que los adultos, pero la diferencia no fue estadísticamente significativa. La dosis final de MEL y el número de sesiones de tratamiento se relacionaron inversamente con la tasa de respuesta en el presente estudio. El procedimiento fue bien tolerado sin efectos secundarios significativos. Se notaron efectos secundarios leves, como eritema e hiperpigmentación perilesional y se resolvieron sin ninguna intervención. Ninguno de los pacientes se retiró del estudio debido a sus efectos secundarios. Las limitaciones de nuestro estudio fueron su pequeño tamaño muestral y falta de grupo control.
Conclusión
El SV responde mal al tratamiento, haciendo de las modalidades quirúrgicas el pilar del tratamiento. Debido a ciertas complicaciones relacionadas con la cirugía y la dificultad para realizar procedimientos en niños, en este estudio se examinó MEL de 308 nm. Es menos costoso, más rápido, compacto para su uso y más seguro, apuntando solo a las lesiones de interés. Como las terapias combinadas funcionan mejor para el vitiligo, se combinaron lámpara excimer de 308 nm e inmunomodulador tópico 0.1% tacrolimus. Se encontró que esta combinación era eficaz y segura si se iniciaba temprano en el curso de la enfermedad.
Referencias
- Taïeb A, Picardo M. Clinical practice. Vitiligo. N Engl JMed. 2009; 360(2):160–169.
- Alikhan A, Felsten LM, Daly M, et al. Vitiligo: a comprehensive overview Part I. Introduction, epidemiology, quality of life, diagnosis, differential diagnosis, associations, histopathology, etiology, and work-up. J Am Acad Dermatol. 2011;65(3):473–491.
- Lee DY, Kin CR, Park JH, et al. The incidence of leukotrichia in segmental vitiligo: implication of poor response to medical treatment. Int J Dermatol.2011;50(8):925–927.
- Lee DY, Park JH, Lee JH, et al. Surgical treatment is indicated in long-duration segmental vitiligo. Dermatol Surg. 2010;36(4):568–569.
- Do JE, Shin JY, Kim DY, et al. The effect of 308nm excimer laser on segmental vitiligo: a retrospective study of 80 patients with segmental vitiligo. Photodermatol Photoimmunol Photomed.2011;27(3):147–151.
- Bae JM, Yoo HJ,Kim H, et al. Combination therapy with 308-nm excimer laser, topical tacrolimus, and short-term systemic corticosteroids for segmental vitiligo: a retrospective study of 159 patients. J Am Acad Dermatol. 2015;73(1):76–82.
- Passeron T, Ortonne JP. Use of the 308-nm excimer laser for psoriasis and vitiligo. Clin Dermatol. 2006;24(1):33–42.
- Li L, Liang Y,Hong J, et al. The effectiveness of topical therapy combined with 308-nm excimer laser on vitiligo compared to excimer laser monotherapy in pediatric patients. Pediatr Dermatol. 2019;36(1):e53–e55.
- Lan CC, Chen GS, Chiou MH,et al. FK506 promotes melanocyte and melanoblast growth and creates a favourable milieu for cell migration via keratinocytes: possible mechanisms of how tacrolimus ointment induces repigmentation in patients with vitiligo. BrJ Dermatol. 2005;153(3):498–505.
- Le Duff F, Fontas E, Giacchero D, et al. 308-nm excimer lamp vs. 308-nm excimer laser for treating vitiligo: a randomized study. Br J Dermatol. 2010;163(1):188–192.
- Park KK, Liao W,Murase JE. A review of monochromatic excimer light in vitiligo. Br JDermatol. 2012;167(3):468–478.
- Spencer JM, HadiSM. The excimer lasers. J Drugs Dermatol. 2004;3(5):522–525.
- Beggs S, Short J,Rengifo-Pardo M, Ehrlich A. Applications of the excimer laser: a review. DermatolSurg. 2015;41(11):1201–1211.
- Bulat V, SitumM, Deiol I, et al. The mechanisms of action of phototherapy in the treatment of the most common dermatoses. Coll Antropol. 2011;35(Suppl 2):147–151.
- Pacifico A,Leone G. Photo(chemo)therapy for vitiligo. Photodermatol PhotoimmunolPhotomed. 2011;27(5):261–277.
- Ozawa M, Ferenczi K,Kikuchi T et al. 312-nanometer ultraviolet B light (narrow-band UVB) induces apoptosis of T cells within psoriatic lesions. J Exp Med. 1999;189(4):711–718.
- Shi Q, Li K, Fu J, etal. Comparison of the 308-nm excimer laser with the 308-nm excimer lamp in the treatment of vitiligo—a randomized bilateral comparison study. Photodermatol Photoimmunol Photomed. 2013;29(1):27–33.
- Casacci M, Thomas P,Pacifico A, et al. Comparison between 308 nm monochromatic excimer light and narrowband UVB phototherapy (311–313 nm) in the treatment of vitiligo—a multicentre controlled study. J Eur Acad Dermatol Venereol. 2007;21(7):956–963.
- Jung H, Oh ES. FK506positively regulates the migratory potential of melanocyte-derived cells by enhancing syndecan-2 expression. Pigment Cell Melanoma Res. 2016;29(4):434–443.
- Kathuria S, KhaitanBK, Ramam M, Sharma VK. Segmental vitiligo: a randomized controlled trial to evaluate efficacy and safety of 0.1% tacrolimus ointment vs 0.05% fluticasone propionate cream. Indian J Dermatol Venereol Leprol. 2012;78(1):68–73.
- Wu Y, Sun Y, Qiu L,et al. A multi-centre, randomized, split-face and/or neck comparison of 308-nm excimer laser and 0.1% tacrolimus ointment for stable vitiligo, plusi ntramuscular slow-releasing betamethasone for active vitiligo. Br JDermatol. 2019;181(1):210–211.
- el-Mofty AM, el-MoftyM. Vitiligo A symptom complex. Int J Dermatol. 1980;19(5):237–244.
- Koga M, Tango T.Clinical features and course of type A and type B vitiligo. Br J Dermatol. 1988;118(2):223–228.
- Hann SK, Lee HJ.Segmental vitiligo: clinical findings in 208 patients. J Am Acad Dermatol. 1996;35(5 Pt 1):671–674.
- Khaitan BK, PasrichaJS, Sood A. clinical profile of 450 Indian vitiligo patients. American Academyof Dermatology 61st Annual Meeting; March 21–26, 2003; San Francisco, CA.
- van Geel N, Bosma S,Boone B, et al. Classification of segmental vitiligo on the trunk. Br JDermatol. 2014;170(2):322–327.
- Kim DY, Oh SH, HannSK. Classification of segmental vitiligo on the face: clues for prognosis. BrJ Dermatol. 2011;164(5):1004–1009.
- van Geel N,Speeckaert R. Segmental vitiligo. Dermatol Clin. 2017;35(2):145–150.
- Khaitan BK, KathuriaS, Ramam M. A descriptive study to characterize segmental vitiligo. Indian JDermatol Venereol Leprol. 2012;78(6):715–721.
- Ezzedine K, Diallo A,Léauté-Labrèze C, et al. Multivariate analysis of factors associated withearly-onset segmental and nonsegmental vitiligo: a prospective observational study of 213 patients. Br J Dermatol. 2011;165(1):44–49.
- ParkJH, Park SW, Lee DY, et al. The effectiveness of early treatment in segmental vitiligo: retrospective study according to disease duration. Photodermatol Photoimmunol Photomed. 2013;29(2):103–105
- Khalid M, Mujtaba G.Response of segmental vitiligo to 0.05% clobetasol propionate cream. Int JDermatol. 1998;37(9):705–708 .
- Lee DY, Park JH, LeeJH, et al. Surgical treatment is indicated in long-duration segmental vitiligo. Dermatol Surg. 2010;36(4):568–569.
- Mulekar SV. Along-term follow-up study of segmental and focal vitiligo treated byautologous, non-cultured melanocyte keratinocyte cell transplantation. ArchDermatol. 2004;140(10):1211– 1215.
- Tallab T, Joharji H,Bahamdan K, et al. Response of vitiligo to PUVA therapy in Saudi patients. IntJ Dermatol. 2005;44(7):556–558.
- Anbar TS, WesterhofW, Abdel-Rahman AT, El- Khayyat MA. Evaluation of the effects of NB-UVB in bothsegmental and non-segmental vitiligo affecting different body sites. PhotodermatolPhotoimmunol Photomed. 2006;22(3):157–163.
- Cho S, Zheng Z, ParkYK, Roh MR. The 308-nm excimer laser: a promising device for the treatment ofchildhood vitiligo. Photodermatol Photoimmunol Photomed. 2011;27(1):24–29.
